診療案内MEDICAL
- HOME
- 診療案内
診療時間
※日曜日・祝日は休診です。
※学会やその他都合により、診療医師が変更することもありますので、ご了承ください。
※当院は妊婦検診のみ予約制です。妊婦検診以外の方々は、予約制ではありません。
※エイジングケア点滴の方は午前は11時半まで、平日午後は16時まで、第2.4土曜日午後は15時までに受付に申し出てください。
※体外受精のホルモン採血、子宮卵管造影、子宮頸部組織診、人工授精、流産・人工妊娠中絶・子宮内膜掻破の方は、受付に申し出てください。
※各種クレジットカード使用できます。
※処置は、基本的には医師を指名できません。
新患の方へ
新患の方は、事前に「新患予診カード」をダウンロードし記入いただくことが可能です。
ご記入いただき当日、受付にお渡しください。
ダウンロードはこちらから
診療科目
婦人科
思春期から老年女性まで、健やかな生活を過ごせるように、診療を行っております。
- 一般疾患
- 帯下や外陰部の症状、月経痛や過多/過長月経・月経不順・月経前症候群など月経に関わる症状、月経日の移動、性交渉時の痛みや出血、性感染症、骨盤臓器脱(子宮、膀胱、直腸の下垂)、排尿・排便トラブル、乳房のしこりなど、あらゆる女性の悩みを取り扱っております。
- 婦人科がん検診
- 子宮頸がん検診、子宮体がん検診、子宮筋腫や卵巣腫瘍・婦人科がんを見つけるための超音波検査を行っております。その他必要時や希望がある場合には、腫瘍マーカー採血やHPVウイルス(子宮頸がん発症ウイルス)検査も行っております。
- 子宮筋腫、子宮内膜症
卵巣腫瘍 - 子宮筋腫、子宮内膜症、卵巣腫瘍の場合、その大きさや性状、症状と合わせて、患者様と治療方法を相談していきます。
- 更年期障害
- 漢方療法、ホルモン補充療法などの治療を行います。更年期、閉経期の女性に起こりやすい疾患の早期発見のため、採血や骨密度検査を行います。
- 避妊相談
緊急避妊薬
コンドームがやぶれるなどで避妊に失敗した場合、性交渉後72時間(3日)以内に女性ホルモンの内服をして妊娠しづらくすることができます。 内服が早いほうが避妊効果は高いです。
料金は11,000円です。経口避妊薬(ピル)
月経開始したら内服を開始します。飲み忘れなく内服できれば、避妊効果は99%程度です。 ピル内服により頭痛、吐き気、乳房のはり、不正出血等起こることがありますが、徐々にそれらの症状は落ち着いてきます。 まれに血栓症が出現することがあり、定期的に問診/診察を行っていきます。
同時に月経の量や痛みが軽減される、子宮体癌や卵巣がんのリスクが低下します。内服を中止すると、また妊娠可能な状態になります。
しかし毎日内服ができない方(飲み忘れる方)、35歳以上でたばこを吸う方、乳癌既往のある方、偏頭痛のある方、高血圧の方、などピルの内服をお勧めできない場合もあります。 その場合には、別の避妊方法をお勧めいたします。
料金は2,750~3,300円/月です。子宮内避妊器具(IUD)
子宮内に器具を挿入し避妊をします。妊娠していない状態(月経開始より約7日以内)に挿入できます。 5年間挿入できるため、ピルのように毎日薬を内服する必要はありません。 挿入後に妊娠希望となった場合には、避妊器具を抜去します。たばこを吸う方や高血圧などの方にも挿入可能です。
しかし子宮筋腫などの病気や分娩経験のない方の場合、避妊器具を挿入できないことがあります。 中には、避妊リングにより月経の症状がやや重たくなる、避妊器具が自然に脱落してしまう、腹部に炎症が起きてしまう、などの場合もまれにあり、その都度対応させていただきます。
料金は55,000円です。
- 人工妊娠中絶
- 様々な事情により妊娠を継続できない場合には早めに相談にいらしてください。
手術当日は、絶飲食の状態で9:30~10:00までにいらしてください。麻酔をした後、手術を行います。 子宮を拡張し、子宮内容を吸引する吸引法で行います。従来主流であった掻爬法よりも、安全性の高い吸引法で行います。 手術時間は約5~10分程度です。術後は2時間程度お休みいただき、昼頃に帰宅できます。 術後は1週間以内に診察に来ていただきます。
子宮穿孔、大量出血、子宮内感染、子宮内容物の遺残、などの合併症はまれですが、子宮の形状や向き、妊娠週数などによりやむを得ず起こる可能性があります。
料金は88,000~115,000円(税込) 自費診療です。
産科
当院では妊娠初期から34週までの妊婦健診を行い、分娩先の病院に紹介をさせていただきます。切迫流早産、低置・前置胎盤、妊娠糖尿病、妊娠高血圧症候群などの産科合併症の早期発見に努め、妊婦さんや胎児の安全を守れるようにサポートしていきます。
超音波検査では胎児の構造や推定体重、羊水量や胎盤などの様子を見て、元気に成長しているかを確認します。ご希望の方にはエコーの画像をDVD、BDへダビングしてお渡しいたします。安全なマタニティライフを過ごせるよう、しっかりサポートいたします。
不妊症、不育症
避妊していない状態で1年以上妊娠が成立しない方を不妊といいます。不妊期間の長短に関わらず35歳以上の方、クラミジア感染症の既往がある方など、ぜひご相談ください。不妊ではなくてもタイミング指導希望の方、とにかく早めに妊娠したい方など、妊娠を希望している方のサポートをいたします。2回以上連続して自然流産する方を不育症といいます。不育症の方の相談も受けています。
体外受精
- 体外受精―胚移植
-
高度生殖医療とは〜日本または世界におけるその治療法の位置づけ
1978年 イギリスで最初の体外受精成功以来発展を続けてきた不妊治療を高度生殖医療、Assisted reproductive technology=ART といいます。体外受精―胚移植、顕微授精、凍結胚移植などの治療を含みます。
体外受精とは、卵子と精子をシャーレの中で媒精することにより受精させる方法です。
卵子は受精後に細胞分裂を行い、受精卵、つまり胚になります。この胚を通常2~5日後に子宮へ戻し(胚移植)、着床させます。着床から出産までの過程は、通常の妊娠と同じです。
日本では1983年に東北大学の鈴木雅州らが始めて成功し、それ以来体外受精件数は増加し、2022年 日本産科婦人科学会の報告では、年間77206人の赤ちゃんがARTにより出生しています。この年の出生児全体(777470人:厚生労働省による報告)の約10人に1人に相当します。
当院で高度生殖医療を受けるために必要な準備
*まずはご夫婦で来院していただき、説明を受けていただきます。
*当院の体外受精―胚移植法の同意書が必要です。
*法的な婚姻関係を証明する書類が必要です。
*ご夫婦の1年以内の感染症検査結果、ホルモン検査が必要です。
適応
本法以外の治療法によっては妊娠成立の見込みがないか、きわめて少ないと判断される下記が適用となります。
➀卵管性不妊
自然の妊娠には、卵管が通じていること、その卵管が自由に動いて卵巣から排卵する卵子 をとらえることが不可欠です。両方の卵管が閉塞している場合や、癒着などで卵管の動きが障害されている場合は自然妊娠が困難で、体外受精-胚移植の適応となります。
➁男性不妊
精液検査で、精子数が非常に少ない場合(乏精子症)や動いている精子が非常に少ない場合(精子無力症)などの異常が見つかった場合、体外受精-胚移植の適応となります。
➂子宮内膜症
子宮内膜症では骨盤内の慢性炎症や卵管周囲に癒着を引き起こし、卵管性不妊や着床障害の原因となります。このように原因はある程度特定できているが治療をしても妊娠に至らない場合、体外受精-胚移植の適応となります。
➃免疫性不妊
抗精子抗体が陽性で人工授精によっても妊娠が成立しない場合、体外受精―胚移植の適応となります。
➄原因不明不妊
不妊症のスクリーニング検査で原因が特定できず、タイミング療法や人工授精などの治療を繰り返し行ったにもかかわらず妊娠に至らない方を原因不明不妊と言い、体外受精-胚移植の適応となります。この治療を行って初めて受精障害などの不妊原因が特定されるケースもあります。
詳しくはこちら
代替手段
・卵管性不妊の場合、腹腔鏡下手術または卵管鏡下卵管形成術の選択肢があります。
手術により卵管の機能が回復すれば自然妊娠が可能になりますが、手術侵襲があること、手術までに時間がかかること、手術により必ずしも卵管機能を回復できるわけではないことが欠点となります。
・男性不妊については原因に応じて薬物療法や手術療法の選択肢があります。精索静脈瘤を有して精子形成障害をきたしている、もしくは将来の精子形成障害が危惧される症例に対して精索静脈瘤手術を行うことがあります。
・子宮内膜症に対しては、腹腔鏡下手術を行ったうえでタイミング療法や人工授精を繰り返す選択肢があります。しかし手術侵襲があること、手術までに時間がかかること、手術により必ずしも機能を回復できるわけではないことが欠点となります。
・原因不明不妊については、状況により腹腔鏡検査などを加えてタイミング療法や人工授精を繰り返す選択肢があります。原因不明と診断されている方の中には、これらの治療では解決できない原因が隠れている場合があるため、これらの治療を適切な期間実施しても妊娠に至らない場合は体外受精を考慮することをお勧めします。
具体的な方法
➀調節卵巣刺激
自然の生理周期では通常、卵胞が1つ発育して卵子は1つ排卵されます。内服薬や注射による排卵誘発剤を使用し卵胞を刺激することで複数の卵胞を発育させ、1回の採卵で複数の卵子を採取することが可能になります。排卵誘発法は、自然の月経周期の卵胞発育に合わせて採卵の日程を決める方法(自然周期法)、自分自身のホルモンを抑制してホルモン値や年齢に合わせて卵巣刺激をする方法(ロング法、ショート法、アンタゴニスト法、クロミフェンによる低刺激法)などがあります。ご夫婦の希望や卵巣の反応性により、相談の上で方法を決定します。月経が開始してから採卵が決まるまでの期間はおおよそ10~14日間で、その間の来院回数は3~4回程度となります。
➁採卵
朝9時半~10時半の間に行います。経腟エコーで卵胞を確認しながら細い針で1つずつ刺して卵子を吸引します。
局所麻酔の場合には、穿刺を行う場所にキシロカインを注射し十分に浸潤させます。静脈麻酔の場合には、投与後鎮静されて眠った状態になります。
採卵時間は通常10~20分程度ですが、発育卵胞数などにより大きく異なります。麻酔をかける場合に備えて、採卵当日朝より絶飲食でお願いします。採卵後は少なくとも30~60分はベッド上安静とし、卵巣出血などの副作用防止に努めます。安静時間終了後、診察をします。当院で処方した抗生物質とホルモン剤を採卵後より使用していただきます。採卵当日は激しい運動と入浴を控えてください(シャワーは可)。翌日以降は特に異常がなければ通常の生活をしてよいです。
!!!注意点!!!
*超音波で確認された卵胞の数だけ卵子が採取できるとは限りません。
*採卵された卵子が変性している場合や、未成熟卵であることもあります。この場合には体外受精はキャンセルします。
*卵子を採取する前に排卵することがあり、採卵ができないことがあります。
*採取された卵子が全て受精をして胚盤胞になり、妊娠に至るわけではありません。
➂培精、精子の調整
採卵後には穿刺して吸引をした卵胞液中に卵子が含まれているか、胚培養士が顕微鏡下で確認をします。卵子は培養液へ移し、至適環境下で数時間培養します。
精子はスイムアップ法という方法で良好な運動精子を集めます。調整した精子を卵子の存在する培養液内へ一定の割合で注入し(媒精)、18~20時間後に顕微鏡下で正常受精の有無について確認します。
➃新鮮胚移植
採卵後2~6日目に胚の状態を確認します。胚の形態評価を行い、移植に適する良好胚を確認します。初期胚の評価はVeeckの分類、胚盤胞の評価はGardner分類に従い行います。
➄胚評価
採卵後2~5日目に胚移植を行います。形態良好胚を移植用チューブにて子宮内へ移植します。通常、移植時に疼痛はほぼないため麻酔は使用しません。移植終了後は帰宅可能ですが、ご希望があればベッドにて20分程度の安静が可能です。胚移植後は通常どおりに生活をしても差し支えありませんが、激しい運動はお控えください。
➅ホルモン補充
採卵周期は卵胞の中身である顆粒膜細胞を吸引するためホルモン値が上がりづらく、黄体機能不全を起こしやすいため、女性ホルモンと黄体ホルモンのバランスを保つための補充が必要です。ホルモン補充は採卵後2週後の妊娠判定までの期間から妊娠成立後も引き続き行います。卵胞ホルモンは内服や貼り薬、黄体ホルモン剤は内服、腟剤または注射を使用します。
➅妊娠判定
採卵より2週間後に採血をし、hCG値を測定することで妊娠判定をします。妊娠が成立していればさらに1週間後に経腟超音波で胎嚢を、その1週間後には胎児心拍を確認します。
成績
2022年日本産科婦人科学会の報告によると、
・移植あたりの妊娠率は、新鮮胚移植で21.9%、凍結胚移植で37.8%
・移植あたりの生産率は、新鮮胚移植で17.4%、凍結胚移植で27.0%
新鮮胚移植よりも凍結胚移植の方が、妊娠率・生産率ともに高くなっております。
・妊娠あたりの流産率は、新鮮胚移植で24.1%、凍結胚移植で25.6%
流産率では両者に大きな差は認められません。
・2022年の生産数については、90%以上が凍結融解胚移植によるものです。
・「ART治療周期数 2022」によると、ART治療を受けている方は39~42歳がもっと多くなっております。
しかし妊娠周期数・生産周期数は35~36歳を境に減少しております。つまり、年齢が高くなるほど妊娠率は低下するため、治療周期数が増えても実際に妊娠出産に至る方が減ってしまうことを意味します。
・「ART妊娠率・生産率・流産率2022」によると、妊娠率・生産率ともに32歳まではあまり変わりません。しかし32歳以降低下傾向を認め、生産率は1年で約1%程度低下、37歳以降では約2%の低下をし、40歳で10.4%、45歳で1.4% となり、ARTでも生児獲得が難しくなっていきます。流産率は32~33歳までは10%程度ですが、それ以降は徐々に上昇し、38歳で約15%、それ以降は急激な上昇となり、44歳では50%を超えます。
・2022年における多胎率は3.2%と報告されております。2006年頃までは多胎率は約15%でしたが、2008年の「生殖補助における多胎妊娠防止に関する見解」により移植は原則として単一(35歳以上の女性、または2回以上続けて妊娠不成立であった女性などについては2胚移植を許容する)とされ、多胎率は低下しております。
合併症などについて
■卵巣過剰刺激症候群(OHSS)
*血液中の水分が腹水や胸水となり貯留する一方で、血管中は脱水となり血栓症を引き起 こす可能性があります。腹部膨満感、胃部不快感、尿量減少などの症状が起こります。個人差はありますが、過排卵刺激に多少の腹部膨満感は出現します。症状がつらい時、特に胃痛がある場合は必ず連絡をしてください。妊娠している場合や血液濃縮が高度な場合などは入院が必要となることがあります。
*過排卵刺激により卵胞が発育し、採卵数日後や新鮮胚移植後の妊娠初期に発生する可能性があります。近年はOHSSが発生しづらい排卵誘発法も進んできており少なくなっています。採卵数日後に起こるOHSSの原因は、排卵刺激を起こすhCG注射にあります。OHSSになりやすい方については、hCGを投与しない刺激法(アンタゴニスト法、低刺激法)を行います。 妊娠初期に発生するOHSSは、妊娠し母体から出るhCGホルモンが原因です。妊娠経過とともにhCG分泌が上昇し、このタイプのOHSSは重症化しやすいと言われています。新鮮胚移植を避けて凍結融解胚移植を行うことで、OHSSの予防につながります。
*OHSSになりやすい方は、若い方、痩せている方、多嚢胞性卵巣症候群の方、男性ホルモンが高い方、AMH値の高い方(4.0ng/ml以上)、LH/FSH比が高い方(1.0以上)、採卵時の卵胞ホルモン値が3000pg/mlを超える方、採卵された卵子数が20個以上の方、新鮮胚移植で妊娠した方、OHSSの既往のある方などです。
■多胎妊娠
早産、未熟児、帝王切開率の上昇、妊娠高血圧症候群などの合併症が多くなります。双胎妊娠での1歳までに死亡するリスクは単体妊娠での7倍、脳性麻痺は4倍であり、三胎妊娠ではそれぞれ20倍、17倍に増加するという報告もあります。
多胎妊娠では、単体妊娠と比較して母子ともにリスクが高くなり、多胎妊娠を予防することが重要です。2022年 日本産科婦人科学会のデータによると、体外受精―胚移植後の多胎妊娠の発生頻度は新鮮胚移植で2.6%、凍結胚移植で3.1%と低値であるものの、移植胚数が増えると多胎妊娠の発生頻度は増加します。
このため、胚移植数は原則1個とさせていただきます。ただし2回以上胚移植を施行しても妊娠しない方や35歳以上の方には2個胚移植を行う場合もあります。(2008年4月12日 日本産科婦人科学会の生殖医療における多胎妊娠防止に関する見解「生殖補助医療の胚移植において、移植する胚は原則として単一とする。ただし35歳以上の女性、または2回以上続けて妊娠不成立であった女性などについては、2胚移植を許容する。治療を受ける夫婦に対しては、移植しない胚を後の治療周期で利用するために凍結保存する技術のあることを、必ず提示しなければならない。」とあります。)
■採卵時のリスク
卵胞を穿刺するため腹腔内に多少の出血がみられますが、ほとんどは吸収されて消失します。 採卵後約30~60分程度ベッド上で安静とし、安静終了後診察をします。帰宅後に気分が悪い、目の前が真っ暗になる、冷や汗をかくなどの症状がある場合には受診が必要です。 まれに予想外の大量出血や血管損傷など起こることがあります。
その他、もともと腹腔内癒着がある場合には周辺臓器損傷などの可能性もわずかにあります。採卵後の感染症もまれに起こるため、強い腹痛や発熱などの症状がある場合には受診をしてください。 これらの症状が重度の場合には入院加療が必要となり、輸血や外科的手術が必要となることがあります。 尿に血液が混じることもあり、その場合には飲水をして血尿が軽減したことを確認してから帰宅していただきます。
■異所性妊娠
体外受精-胚移植の場合、子宮へ移植した胚の一部が卵管腔内へ入りますが、生理的な卵管の機能により再び子宮腔内へ戻って着床します。 しかしもともと卵管因子を持っている方では子宮内へ戻ることなく卵管内に留まり、異所性妊娠となることがあります(2~4%程度)。 卵管水腫のある方については、胚移植前に卵管切除や卵管結紮をすることで妊娠率が上昇し、異所性妊娠の発症を低下させることがあります。
■先天異常、流産~安全性の説明
自然妊娠と比較して流産率が高いと言われています(自然妊娠では約15%、体外受精では約24~25%)。早産率、低出生体重児、先天異常、NICU入院、帝王切開などの発生率は、自然妊娠と比較して若干増加すると報告されています。 新生児の奇形については、自然妊娠と概ね同等の率であると報告されています。欧米での統計によると、就学時の知能、運動能力等は自然妊娠時と差がなかったとされています。 しかしながら、児の長期予後に関してはいまだ判明していない部分もあり、今後さらなる検討が必要です。
■治療キャンセル
*卵胞の発育が不十分で採卵が行えない場合
*卵が一つも採取できない場合*卵が採取できても正常受精が起こらなかった場合
*受精卵の分割が不十分なため移植に適さないと判断される場合
*採卵前に排卵した場合
などにより、治療の実施を途中で中止、あるいは変更する場合があります。
不測の事態による影響
当院では卵、精子、胚に関して厳重な管理体制をとっております。
しかし天災、地震、火災、水害などによりインキュベーターの破損や転倒などがあった場合、突然の停電でクリニックへの電気供給が停止した場合など、不測の事態により卵、精子、胚への影響を回避できないこともあり得ます。当院の診療状況の変化(閉院、医師の病気や事故、体外受精中止など)により当院での凍結保存継続ができなくなる場合には、原則として連絡をし、ご希望に応じて凍結保存胚を移送する手続きを行うなど、できる限りの範囲で対応させていただきます。 速やかに日本産科婦人科学会倫理委員会へ報告いたします。
カウンセリング
治療に関して疑問が生じた場合には、十分な説明を行います。カウンセリングが必要な場合には医師が個別に行います。
遺伝相談に関しては、北海道内で遺伝専門外来を行っている施設へご紹介させていただきます。
日本産科婦人科学会への報告の義務
患者様の個人情報につきましては、個人情報保護法および当院規約で取り扱います。生殖医療を実施した場合にはその経過と結果を、日本産科婦人科学会へ報告する義務があります。お手数をおかけして申し訳ありませんが、当院まで出産報告の連絡くださるようご協力をお願いいたします。 また、治療経過に関する情報は、個人が特定されない形で解析し、日本産科婦人科学会へ報告することがあります。
また、治療成績に関連する学会や論文誌上に発表することもありますが、同様に匿名性を保ち個人情報が特定できないように配慮しております。
費用
2022年4月より、体外受精・胚移植の保険適用が開始となりました。その適用については、年齢・胚移植回数の制限があります。
体外受精の治療を開始した時点での年齢が40歳未満の場合胚移植は6回まで、40歳から43歳未満の場合胚移植3回までが保険適用となります。回数を満たすまでの採卵回数については制限がありません。凍結胚が残っている状態で新たな採卵はできません。
体外受精―胚移植を受ける場合、その都度同意書の提出が必要となります。
閉じる
- 顕微授精
-
顕微授精とは~日本または世界におけるその治療法の位置づけ
体外受精・胚移植を行っても運動精子が少ない場合には、妊娠することが極めて困難であることが予想されます。通常の体外受精―胚移植の場合、受精には卵子1個に対して10万個程度の運動精子が必要です。 顕微授精では、理論上では卵子1個に対して精子1個あれば受精が可能となります。つまり、非常に精子が少ない方、通常の体外受精―胚移植では受精できない方が顕微授精の適応となります。
顕微授精は1992年 ベルギーのPalermoらによって初めて卵細胞質内精子注入法、ICSIによる妊娠例が報告されました。 以後この方法は急速に世界中に普及し、日本でも1994年に分娩例の報告がされて以降実施件数は増加し、2022年の日本産科婦人科学会の報告によれば顕微授精周期(顕微授精+体外受精のsplit周期を含む)は年間187816件です。
適応
顕微授精以外の方法では妊娠の成立が見込めない方が顕微授精の対象となります。
*重症男性不妊症:重症乏精子症、精子無力症、精子奇形症、不動精子症などの方。精子の数が極端に少ない、濃度が低い、極端に動きが悪いなどのため通常の体外受精での受精が困難と考えられる方。
*すでに行った体外受精―胚移植で受精障害が認められた方:通常の体外受精―胚移植で受精できなかった方、あるいは受精率が非常に悪かった方。抗精子抗体を持っている方など。
詳しくはこちら
代替手段について
精子の状態だけでは受精可能かどうかは判別しきれないところがあるため、精子の状態が不良であるからといって必ずしも体外受精―胚移植が不可能、とは言い切れません。 代替手段としては、男性に対する薬物療法、手術療法、人工授精、体外受精などが挙げられますが、顕微授精と比較し妊娠成功率がかなり低くなると考えられます。
顕微授精(ICSI)の具体的な方法
顕微授精では精子に必要な処理を加え、顕微鏡で精子の状態を確認します。 特殊な顕微鏡下にマイクロマニピュレーターを用いて、形態が正常で良好な運動精子をきわめて細い針内へ吸引します。特殊なピペットで固定された成熟卵子の細胞質内に穿刺し、吸引した精子を注入します。 受精の確認は顕微授精実施から18~20時間後に行います。顕微授精の授精率は約70%と言われていますが、顕微授精でも受精しないことがあります。
成績
22022年 日本産科婦人科学会の報告によると、187816周期の顕微授精による治療が行われています。胚移植周期あたりの妊娠率は20.6%、流産率は24.6%です。
顕微授精のリスク および安全性の説明
顕微授精では自然な受精現象とは異なり、人為的に卵子内へ精子を注入します。卵子予備力が低い場合、穿刺により卵へ負担がかかる可能性があります。
日本で顕微授精により年間数千人以上生まれており、通常の体外受精―胚移植法と比較して、特に危険な治療法ではないと考えられています。早産率、低出生体重児、先天異常、NICU入院、帝王切開などの発生率は、自然妊娠より若干増加すると言われています。 しかし現時点では明確な結論は出ておらず、今後さらなる検証が必要と考えられます。
また、重度の乏精子症や無精子症の方の中には染色体や造精機能関連遺伝子の異常を持っている方が含まれていると言われています。 このような場合に精子を用いて顕微授精を行うと、これらの染色体や遺伝子の異常が男児に受け継がれ、結果的にその男児も将来男性不妊となる可能性があると言われています。 しかし顕微授精で生まれた子供たちの妊孕能についてはいまだ不明な部分もあり、今後も検証していく必要があります。
なお、卵巣刺激や採卵、胚移植などは通常の体外受精―胚移植と同じように行うため、卵巣過剰刺激症候群、採卵に伴うリスク、異所性妊娠、流産、多胎妊娠などについて、体外受精-胚移植の説明書を必ずご覧ください。
不測の事態による影響
当院では卵、精子、胚に関して厳重な管理体制をとっています。
しかし天災、地震、火災、水害などでインキュベーターの破損や転倒などがあった場合、突然の停電でクリニックへの電気の停電が停止してしまった場合など、不測の事態による卵、精子、胚への影響を回避できないこともありえます。当院の診療状況の変化(閉院、医師の病気や事故、体外受精中止など)により当院での凍結保存継続ができなくなる場合には、原則として連絡をし、ご希望に応じて凍結保存胚を移送する手続きを行うなど、できる限りの範囲で対応させていただきます。 速やかに日本産科婦人科学会倫理委員会へ報告いたします。
カウンセリングについて
治療に関して疑問が生じた場合には、十分な説明を行います。カウンセリングが必要な場合には医師が個別に行います。
遺伝相談については、遺伝専門外来を施行している施設へご紹介させていただきます。
日本産科婦人科学会への報告の義務
患者様の個人情報につきましては、個人情報保護法および当院規約で取り扱います。生殖医療を実施した場合にはその経過と結果を、日本産科婦人科学会へ報告する義務があります。お手数をおかけして申し訳ありませんが、当院まで出産報告の連絡くださるようご協力をお願いいたします。 また、治療経過に関する情報は、個人が特定されない形で解析し、日本産科婦人科学会へ報告することがあります。
また、治療成績に関連する学会や論文誌上に発表することもありますが、同様に匿名性を保ち個人情報が特定できないように配慮しております。
費用
顕微授精を行う個数により、費用が変わります。
体外受精と顕微授精を併用して行う場合については、体外受精は個数によらず一定の金額であり、顕微授精については個数により費用が変わり、それらの合計金額となります。
顕微授精―胚移植を受ける場合、その都度同意書の提出が必要となります。
閉じる
- 胚凍結
-
凍結胚~日本におけるその治療法の位置づけ
胚の凍結保存は、多胎妊娠を防ぐために開発された方法です。
多数の良好胚を得られても、移植する胚を1個にすることで多胎妊娠を防ぎやすくなります。
また余剰胚を凍結保存しておくことにより、次回以降妊娠を目指す時にも融解して使用できるため、採卵を繰り返し行う必要がなく身体的・金銭的負担の軽減につながります。
適応
2008年 日本産科婦人科学会会告により、原則胚移植数は1個に制限されております。
そして卵巣過剰刺激症候群(OHSS)では妊娠すると症状が悪化するため、OHSS重症化が予想される場合には新鮮胚移植ではなく、胚を凍結するようになってきています。 余剰胚や全胚の凍結操作が必要となることが近年増加してきております。
当院では、以下の場合に胚凍結を行っています。
*余剰胚がある場合
*採卵周期で、P4値が1.0ng/ml以上の場合
*新鮮胚移植を反復して不成功の場合
*新鮮胚移植の日程が合わない場合
詳しくはこちら
代替手段
胚凍結を選択しない場合、余剰胚は廃棄となります。
卵巣過剰刺激症候群(OHSS)の発症が予想される場合、新鮮胚移植ができなくなり余剰胚を廃棄する可能性があります。また、現在は移植胚数が制限されており、余剰胚がある場合には廃棄せざるを得なくなります。 近年は新鮮胚移植よりも凍結融解胚移植の方が着床環境は良くなり妊娠率が高くなると言われています。
具体的な方法
胚凍結は、機能を損なうことなく胚の長期保存が可能です。 凍結保護剤を使用し、できるだけ細胞の中が壊れないよう冷やし方を工夫し、胚を守りながら保存します。特殊なストローなどの中に胚を封入して液体窒素保管器内に保存します。
当院では急速ガラス化法(Vitrification法)を行います。
成績
2022年 日本産科婦人科学会の報告では、264412 周期の凍結胚移植による治療が行われました。胚移植周期あたりの妊娠率は37.8%、妊娠あたりの流産率は25.5%、胚移植あたりの生産率は27.0%です。
凍結保存に伴う危険性と合併症、安全性の説明
80%が水分である細胞は、凍結することにより物理的・化学的影響を受けその生存率は低下します。これを防ぐために凍結保護剤を使用しますが、凍結融解の影響を完全に取り除くことはできず、凍結保護剤そのものの影響も考えられます。 凍結融解後の胚の生存率は95%程度です。胚移植あたりの妊娠率は新鮮胚移植と比較しても遜色なく、むしろ良好とも報告されております。
なお、新鮮胚移植と同様に、融解胚移植の実施により妊娠した場合にも、多胎妊娠や異所性妊娠となることがあります。また、融解胚移植に合わせて排卵誘発を行った場合には卵巣が腫大し、腹水が貯まるなどの副作用(卵巣過剰刺激症候群)が生じることがあります。
詳細は体外受精―胚移植法に関する説明書を確認してください。
出生時の染色体異常や先天異常発生率が新鮮胚移植よりも明らかに高いという報告はありません。児の長期予後、次世代以降への影響などについては現時点では判明していない部分もあり、今後さらなる検討が必要です。
不測の事態による影響
当院では卵、精子、胚に関して厳重な管理体制をとっています。
しかし天災、地震、火災、水害などでインキュベーターの破損や転倒などがあった場合、突然の停電でクリニックへの電気の停電が停止してしまった場合など、不測の事態による卵、精子、胚への影響を回避できないこともありえます。当院の診療状況の変化(閉院、医師の病気や事故、体外受精中止など)により当院での凍結保存継続ができなくなる場合には、原則として連絡をし、ご希望に応じて凍結保存胚を移送する手続きを行うなど、できる限りの範囲で対応させていただきます。 速やかに日本産科婦人科学会倫理委員会へ報告いたします。
カウンセリングについて
治療に関して疑問が生じた場合には、十分な説明を行います。カウンセリングが必要な場合には医師が個別に行います。
遺伝相談については、遺伝専門外来を施行している施設へご紹介させていただきます。
日本産科婦人科学会への報告の義務
患者様の個人情報につきましては、個人情報保護法および当院規約で取り扱います。生殖医療を実施した場合にはその経過と結果を、日本産科婦人科学会へ報告する義務があります。お手数をおかけして申し訳ありませんが、当院まで出産報告の連絡くださるようご協力をお願いいたします。 また、治療経過に関する情報は、個人が特定されない形で解析し、日本産科婦人科学会へ報告することがあります。
また、治療成績に関連する学会や論文誌上に発表することもありますが、同様に匿名性を保ち個人情報が特定できないように配慮しております。
費用
胚凍結の費用は、凍結した個数によって変わります。
条件
*胚の凍結保存延長を希望される方は、期日までにクリニックを受診するかご連絡をいただき、胚の凍結延長の手続きをしてください。 特別な連絡がなく胚の凍結期間満了日より3か月が経過した場合には、廃棄させていただくことがあります。
*更新は1年毎、10回までとします。例外を除き、凍結から10年とします。また凍結期間内であっても妻が生殖年齢を超えた場合(通常45~50歳前後)は、凍結期間の延長は受付できません。
*ご夫婦が離婚した場合、夫婦の一方が死亡した場合、妻が女性の生殖年齢を超えた場合、行方不明の場合、日本産科婦人科学会の会告に従い、原則として凍結している胚は倫理的に適切な方法で廃棄させていただきます。 また、凍結胚の廃棄を希望される場合も廃棄いたします。
*胚の融解と移植については、凍結融解胚移植についての説明書 で説明します。
*将来的に妊娠が期待できると判断した胚のみを凍結保存の対象としております。しかし凍結や融解の際にダメージを受けることがあります。胚によっては融解した時点で変性などにより移植に適さない状態であると判断されることがあります。 融解後の胚全てが生存して良い状態で分割が進むとは限りません。融解後培養し、最終的な状態を確認して移植可能かどうかを判定します。
なお、下記の場合には凍結胚の保存を継続することができません。
・ご夫婦が離婚した場合、ご夫婦のどちらかが亡くなる あるいは行方不明になった場合
・ご夫婦 またはそのどちらか一方が凍結胚の破棄を申し出た場合
・女性年齢が50歳を超えた場合
・不妊治療を終了した場合
・凍結期間延長の手続きが取られていない場合
閉じる
- 凍結融解胚移植
-
凍結胚移植~日本におけるその治療法の位置づけ
凍結融解胚移植とは、凍結保存してある胚を融解し、子宮に移植する方法です。
高度生殖医療では、子宮に戻す胚の数が多いほど1回の胚移植における妊娠率が高くなるため、以前は複数個の胚が移植されておりました。その結果多胎妊娠が増加し、周産期・新生児医療において様々な問題が引き起こされました。 また凍結技術のなかった時代は採卵した周期に移植をしており、重症の卵巣過剰刺激症候群を引き起こす原因となっていました。
凍結技術の進歩により、胚へのダメージをほとんど与えずに胚を一度凍結し、その後融解して胚移植をすることができるようになりました。
適応
以下の場合に凍結融解胚移植を行っております。
*胚移植後に余剰胚がある場合
*新鮮胚移植がキャンセルとなる場合
・卵巣過剰刺激症候群の予防のため
・採卵周期でP4値が1.0ng/ml以上の場合
・新鮮胚移植が反復して不成功の場合
・新鮮胚移植の日程が合わない場合
詳しくはこちら
代替手段
胚凍結を選択しない場合、余剰胚は廃棄となります。
卵巣過剰刺激症候群の発症が予想される場合、新鮮胚移植ができなくなり余剰胚を廃棄する可能性があります。また、現在は移植胚数が制限されており、余剰胚がある場合には廃棄せざるを得なくなります。 近年は新鮮胚移植よりも凍結融解胚移植の方が着床環境は良くなり妊娠率が高くなると言われています。
具体的な方法
凍結については、胚凍結をご参照ください。
*凍結融解胚移植周期の子宮内膜調整
月経開始2~3日目より女性ホルモン剤を内服または貼付します。子宮内膜が十分に厚くなったことを超音波検査で確認し、黄体ホルモン投与後に融解胚移植を実施するホルモン補充周期を中心に行います。
ホルモン補充周期の利点は、胚移植の日程をご希望の日程に調整可能であること、そして子宮内膜の着床可能期間(implantation window)を延長する可能性があることです。
自然周期の数日後に融解胚移植を行う自然周期胚移植の利点は、ご自身の排卵時のホルモンを利用するため、使用する薬剤がホルモン周期よりも非常に少ないことです。 患者様それぞれの月経周期や子宮内膜の厚さ、これまでの治療歴などから考えて方法を決定します。
*当日について
移植日当日の朝、胚を液体窒素内から常温に戻し、急速に融解させます(急速融解法)。
融解後インキュベーター内で培養を続け、胚が融解後回復し生存していることを確認した後、移植を行います。融解した胚が全て生き返り良い状態で分割が進むとは限りません。 胚の融解後の回復率は90%程度であり、融解後培養し、最終的な状態を確認して移植を検討します。
日本産科婦人科学会会告「生殖医療における多胎妊娠防止に関する見解」に従い、35歳未満でかつ初回・2回目の方は移植胚の個数は1個、35歳未満でも2回以上移植不成功の方や40歳以上の方については移植杯の個数は2個も考慮されます。 しかし移植胚のグレードが良い場合には、1個の胚移植をお勧めいたします。
移植は、子宮口から少し太めのチューブ(移植カテーテル)を挿入し、エコーを見ながら胚が充填されている細めのチューブを入れます。多くの場合ほとんど痛みはないため、麻酔は使用しません。 しかしカテーテル挿入が困難なケースもあり、子宮を器具で牽引したり固めのカテーテルを使用したりする場合痛みを伴う可能性があります。
成績
2022年 日本産科婦人科学会の報告では、264412周期の凍結胚移植による治療が行われました。胚移植周期あたりの妊娠率は37.8%、妊娠あたりの流産率は25.5%、胚移植あたりの生産率は27.0%でした。
凍結保存に伴う危険性・合併症、安全性の説明
80%が水分である細胞は凍結により物理的・化学的影響を受けその生存率が低下します。これを防ぐために凍結保護剤を使用しますが、凍結融解の影響を完全に取り除くことができず、凍結保護剤そのものによる影響も考えられます。 凍結融解後の胚の生存率は95%程度で、胚移植あたりの妊娠率は新鮮胚移植に比べて遜色なくむしろ良好と言われています。
なお、新鮮胚移植と同様に、融解胚移植の実施により妊娠した場合にも、多胎妊娠や異所性妊娠となることがあります。また、融解胚移植に合わせて排卵誘発を行った場合には卵巣が腫大し、腹水が貯まるなどの副作用(卵巣過剰刺激症候群)が生じることがあります。 詳細は体外受精―胚移植法に関する説明書を確認してください。
また出生児の染色体異常や先天異常発生率は新鮮胚移植よりも明らかに高いという報告はありません。しかし児の長期予後、次世代以降への影響などについては現時点では明らかにわかっていない部分もあり、今後のさらなる検討が必要と考えられます。
不測の事態による影響
当院では卵、精子、胚に関して厳重な管理体制をとっています。
しかし天災、地震、火災、水害などでインキュベーターの破損や転倒などがあった場合、突然の停電でクリニックへの電気の停電が停止してしまった場合など、不測の事態による卵、精子、胚への影響を回避できないこともありえます。当院の診療状況の変化(閉院、医師の病気や事故、体外受精中止など)により当院での凍結保存継続ができなくなる場合には、原則として連絡をし、ご希望に応じて凍結保存胚を移送する手続きを行うなど、できる限りの範囲で対応させていただきます。 速やかに日本産科婦人科学会倫理委員会へ報告いたします。
カウンセリングについて
治療に関して疑問が生じた場合には、十分な説明を行います。カウンセリングが必要な場合には医師が個別に行います。
遺伝相談については、遺伝専門外来を施行している施設へご紹介させていただきます。
日本産科婦人科学会への報告の義務
患者様の個人情報につきましては、個人情報保護法及び当院の規則で取り扱います。生殖医療を実施した場合、その経過と結果を日本産科婦人科学会へ報告する義務があります。お手数をおかけしますが、当院へ出産報告の連絡をいただくようご協力お願いいたします。
治療経過に関する個人情報は、個人が特定されない形で解析し、日本産科婦人科学会へ報告することがあります。
また、治療成績に関連する学会や論文誌上に発表することもありますが、同様に匿名性を保ち個人情報が特定できないように配慮しております。
費用
2022年4月より、胚移植の保険適用が開始となりました。適応については、年齢・胚移植回数の制限があります。
40歳未満で高度生殖医療を開始した場合には胚移植は6回まで、40歳以上43歳未満で開始した場合には胚移植は3回までが保険適応となります。回数を満たすまでの採卵回数については制限がありませんが、凍結胚が残っている状態で新たな採卵はできません。 移植回数を超えるか、43歳以上での治療開始などの場合、保険適応にはなりません。
閉じる
- 必要書類
-
必要書類について
次の書類が必要となります。ご用意ください。
【初回の方】
・戸籍謄本 または住民票(婚姻関係がわかるもの)
※3ヶ月以内に発行されたもの。原本。確認後返却いたします。・氏名、住所、電話番号の届け出・・・・ PDFダウンロード
【体外受精・胚移植をされる方】
・体外受精・胚移植の同意書・・・ PDFダウンロード
・顕微授精ー胚移植法の同意書・・・・・・・ PDFダウンロード
・凍結胚の融解・移植の同意書・・・・・ PDFダウンロード
・タイムラプスの同意書・・・・・ PDFダウンロード
【精子の凍結・融解をされる方】
・精子凍結保存の同意書・・・・・・・・ PDFダウンロード
【凍結胚・卵子および精子の保存延長、あるいは廃棄される方】
・凍結保存胚期限更新の同意書・・・・・ PDFダウンロード
・凍結保存胚廃棄の同意書・・・・・・・ PDFダウンロード
・凍結保存精子期限更新の同意書・・・・ PDFダウンロード
・凍結保存精子廃棄の同意書・・・・・・ PDFダウンロード
- 検査費用(自費)
保険診療で体外受精を受けられる方については検査も保険診療となります。
体外受精を自費で受けられる方については検査も自費診療となり、以下となります。その他の検査費用はこちら
閉じる
- 体外受精の費用(自費)
下記料金の他に、通院時の超音波検査、ホルモン採血、注射等の薬剤の費用がかかります。
排卵当日の費用はこちら
閉じる
- 体外受精の費用(保険)
-
保険適用価格は定められた保険点数の30%負担となります。
その他診療
- ブライダルチェック
- ブライダルチェックとは、結婚を控えた女性を対象とした婦人科検診です。採血、帯下検査、超音波による子宮や卵巣のチェック、子宮頸がん検診、性感染症を含んだ感染症検査、子宮卵管造影等を行います。約8,250〜19,250円 自費診療となります。
- エイジングケア
プラセンタ注射
プラセンタは、新陳代謝促進、自律神経やホルモンバランス調整などに有効な成分です。更年期障害、乳汁分泌不全の場合のみ保険診療となります。お肌の悩みやエイジングケア目的では、1本1,320円 自費診療となります。
注射部位の疼痛・発赤・硬結、発疹・発赤などのアレルギー症状が出現することはまれですが、症状出現時には速やかに対応いたします。
ダイエット点滴
ダイエット効果を見込める点滴です。体内の代謝を更新し、体質改善を目指します。脂肪の代謝亢進、若返り、肌荒れ改善の効果が見込めます。1回4,400円 自費診療となります。
注射部位の疼痛や内出血、アレルギー症状等が出現することはまれですが、症状出現時には速やかに対応いたします。
リフレッシュ美肌注射(にんにく注射)
筋肉痛や疲労、倦怠感、二日酔い、体調不良などの回復に効果を発揮するビタミンB1に加えて、ニキビ、美白、しみ、そばかす、くすみや乾燥、肌荒れ、美髪、冷え、肩こりなどに効果の見込めるビタミン成分を配合した注射です。 一時的ににんにくの香りがしますが短時間で消失し、周りへの心配はありません。1,100〜2,200円 自費診療です。
注射部位の疼痛や内出血、アレルギー症状等が出現することはまれですが、症状出現時には速やかに対応いたします。白玉注射・点滴
グルタチオン という代謝酵素の働きに大きな役割を果たしている抗酸化物質の成分の注射です。 色白、美肌、くすみ、慢性疲労、エイジングケアに対して効果が期待できます。 注射(低濃度)は単回2530円、点滴(高濃度)は単回5500円 自費診療です。お得な5回セットの回数券も用意しています。
注射部位の疼痛や内出血、アレルギー症状等が出現することはまれですが、症状出現時には速やかに対応いたします。
- 点滴バイキング
気になる症状に対し、点滴をバイキングのように選べます。
疲労回復
疲れが抜けない、頑張らないといけない時に
風邪予防
風邪の引き始めや悪寒を感じたら
肩こり
マッサージでもとれない肩こりに
エイジングケア
お肌の年齢が気になり始めたら
冷え性
冷え性に悩んだら
不眠
眠れない、眠りが浅い人に
美白
肌のくすみや、しみ、肝斑に
ダイエット
痩せやすいからだになるために
発毛
抜け毛や、髪のボリュームが気になったら
-
点滴は約15~20分程度です。2,640円~4,180円 自費診療です。
また、点滴月1回分+サプリメント1か月分 というコースもあります。7,700~9,900円 自費診療となります。注射部位の疼痛や内出血、アレルギー症状等が出現することはまれですが、症状出現時には速やかに対応いたします。
- エムスカルプト
エムスカルプトとは医療用痩身機器の一つで電磁波(HIFEM)により筋肉を鍛え脂肪を燃焼させる、非侵襲的な治療です。
体幹を鍛え、スリムで美しい腹筋を実感してください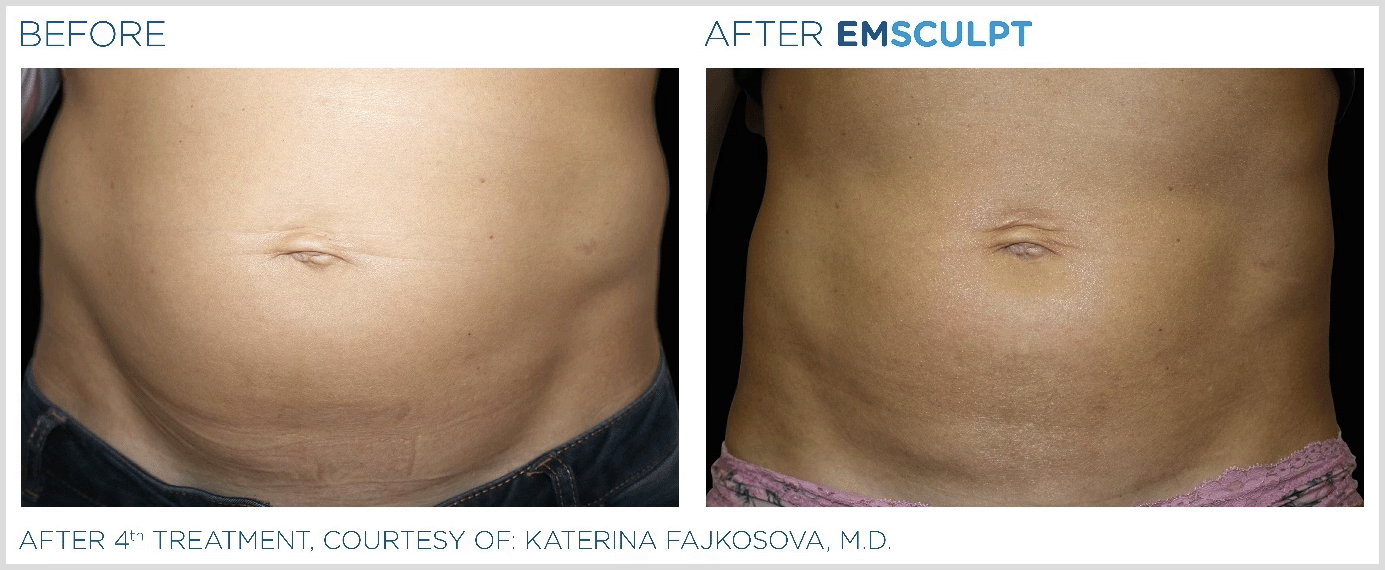

エムスカルプトの治療は、どのような人に向いていますか?
どなたでも治療を受けることができます。
詳細は医師もしくはスタッフにお尋ねください。男性も大歓迎です。治療時間はどれくらい必要ですか?
30分間の治療を1~2週間隔で4回が基本の治療となります。
30分で2万回の筋収縮を起こします。ダウンタイムはありますか?治療前後に準備することはありますか?
エムスカルプトは非侵襲的な治療です。
ダウンタイムも無く、治療前後の準備も必要ありません。
激しい筋力トレーニングや食事管理は必要ありません。治療中はどのような体感ですか?
筋力トレーニングをしているような感覚です。
治療中は横になった状態で施術を受けて頂きます。

本当に効果はありますか?
エムスカルプトは米国で実施された7つの独立した臨床研究により、安全性と有効性が立証されています。
治療3か月後の腹囲の平均減少は4.37±2.63cm(P<0.01)でした。効果はいつ頃から実感しますか?
治療直後に効果を実感し始めます。 通常、最終治療から2~4週間後に効果が報告され、その後数週間にわたって効果は向上し続けます。
効果は6~12か月間持続します。-
当院だけの特別な料金プラン
・初回のみお試し価格1回:22,000円(税込)
・4回プラン:99,000円(税込)
・8回プラン:176,000円(税込)
全国最安レベルの非常にお得なプランとなっております。ご興味のある方はぜひスタッフまでお問合せください。
-
以下の方はご利用できません
・電子インプラント(心臓用ペースメーカー、除細動器、神経刺激装置など)
・金属インプラント
・薬液注入ポンプ
・悪性腫瘍
・肺機能不全
・筋肉の損傷または障害
・心疾患
・出血/易出血状態
・急性期の炎症
・発熱
・妊娠中
診療報酬に関する院内掲示
当院は保険医療機関の指定を受けております。
明細書状況に関する事項
当院では、患者様への情報提供並びに医療にかかる費用の透明化を積極的に推進していく観点から、個別の診療報酬の算定項目のわかる明細書を無料で発行しております。明細書の発行を希望されない方は、受付にてその旨をお申し出ください。
医療DX推進体制整備加算について
・オンライン請求を行っております。
・オンライン資格確認を行う体制を有しております。
・電子資格確認を利用して取得した診療情報を、診察室で閲覧または活用できる体制を有しております。
・マイナンバーカードの健康保険証利用の使用についてお声かけをし、院内でポスター掲示を行っております。
・電子処方箋の発行や電子カルテ共有サービスなどの取り組みを実施してまいります。
・医療DX推進の体制に関する事項及び質の高い診療を実施するための十分な情報を取得し、活用して診療を行うことについて、院内にみやすい場所及びウェブサイトに掲示しております。
外来後発医薬品使用体制加算について
当院では、後発医薬品(ジェネリック医薬品)の使用に積極的に取り組んでおります。
医薬品の供給が不足した場合に、医薬品の処方の変更等に関して適切な対応ができる体制を整備しております。
医薬品の供給状態によっては投与する薬剤が変更となる可能性があり、変更する場合には説明いたします。
婦人科特定疾患管理料について
当院では、月経困難症(子宮内膜症、子宮腺筋症、子宮筋腫、子宮内膜症性のう胞など)を有する患者様に対して、説明および治療計画を行った上でホルモン剤などを投与する際に、婦人科特定疾患管理料を3か月に1回算定しております。具体的には低用量ピルやミレーナ、ジェノゲストなどの薬剤を使用している方が対象となります。
一般不妊治療管理料、生殖補助医療管理料について
一般不妊治療(タイミング療法、人工授精など)や生殖補助医療を実施する場合、医学的管理や療養上の指導を行った場合に一般不妊治療管理料または生殖補助医療管理料を算定しております。
長期収掲品の選定療養について
長期収掲品とは、後発薬品が存在する先発医薬品のことです。
患者様のご希望により長期収掲品を処方した場合、長期収掲品と後発医薬品の差額の4分の1に相当する金額を特別料金として患者様にご負担いただく仕組みです。
医師が医療上の必要性があると判断し長期収掲品を処方した場合(副作用などが発生するなど)や、後発医薬品の提供が困難な場合には対象外となります。
保険外併用療養費、療養の給付と直接関係のないサービスについて
当院では以下について、実費負担をお願いしております。
・診断書料1通・・・・・・・・・・・・・・・・・・ 3,300円
・生命保険診断書料1通・・・・・・・・・・・・・・ 4,400円
・不妊・不育治療助成金書類1通・・・・・・・・・ 1,500円
・妊婦様紹介状1通・・・・・・・・・・・・・・・・・ 880円
・分娩予定日証明書・・・・・・・・・・・・・・・・・ 880円
・インフルエンザワクチン接種・・・・・・・・・・・・3,300円
先進医療
・子宮内細菌叢検査2(子宮内フローラ検査)・・・・ 40,000円
・子宮内膜受容能検査(ER Peak検査)・・・ 110,000円
・タイムラプス撮像法による受精卵・胚培養 ・・・ 32,000円
選定療養費用について
選定療養とは、保険診療中に追加費用を負担することで保険診療の適用外の治療・行為を、保険適用の治療と合わせて受けることができる治療・行為のことです。
保険診療中の患者様がご都合により精子凍結を希望される場合に、選定療養(自費)で精子凍結保存することができます。精子凍結保存は22,000円です。


